Molte malattie infettive hanno generalmente andamenti stagionali diversi; l’influenza ha un picco di incidenza in inverno, la varicella in primavera e l’epatite A in estate1. Molte malattie respiratorie virali hanno una cosiddetta stagionalità ovvero l’oscillazione nel numero disponibile di patogeni effettivi che determina la contagiosità della malattia nel corso dell’anno.
Ma cosa determina la stagionalità e cosa è possibile dire sulla corrente pandemia di COVID-19?
I meccanismi che determinano la stagionalità purtroppo rimangono poco compresi. Ma in generale alcune teorie hanno cercato di spiegare questo fenomeno in termini di diversi effetti concomitanti:
- La diversa capacità delle difese immunitarie di combattere la malattia in conseguenza delle condizioni climatiche;
- Le diverse condizioni metereologiche come temperature e umidità che potrebbero determinare una sopravvivenza o meno del virus all’esterno per un tempo sufficiente per il contagio;
- Le abitudini comportamentali e di contatto delle persone che determinano la trasmissione del virus (per esempio passare più tempo in luoghi chiusi in vicinanza stretta con altre persone come nelle scuole o nelle stazioni sciistiche).
Prevedere quali di questi effetti coesistenti possa determinare la stagionalità di una epidemia nuova come il COVID-19 è complesso. Alcuni ipotizzano che potrebbe anche non avere nessuna stagionalità e diventare endemica nel futuro. Per ora tutte le strategie di contenimento sono basate sul concetto di limitare la trasmissione per mezzo di distanziamento sociale al fine di rendere il servizio sanitario nazionale in grado di affrontare senza criticità il numero di pazienti affetti da problemi respiratori importanti.
Una volta però stabilito che una malattia virale ha una determinata stagionalità accertata, come per esempio nell’influenza, è possibile dispiegare delle politiche di vaccinazione (ove disponibile) con un timing preciso che possano seguire il sub-tipo di virus (per esempio A/H1N1) e con l’approssimarsi della stagione invernale vaccinare le persone più a rischio. Questo calendario di “stagione influenzale” e molto simile per paesi con latitudine simili e invertito per nazioni a nord oppure sud dell’equatore; in generale ci si prepara alla nuova onda di contagi seguendo l’approssimarsi delle stagioni fredde e con scarsa umidità.
In linea di principio, data la conoscenza e il modello della propagazione del virus per un emisfero della terra si potrebbe fare una possibile previsione per quella che sarà la diffusione nei paesi dell’altro emisfero.
Il COVID-19 ha interessato attualmente per la maggior parte (9 aprile 2020) l’emisfero boreale con Cina, Iran, Europa e Nord America durante i mesi invernali ma ha anche interessato alcuni paesi a sud dell’equatore come Nuova Zelanda, Australia e marginalmente alcune isole del pacifico come Guam, Polinesia Francese con clima tropicale attualmente caldo e umido (condizioni pare sfavorevoli per il COVID-19).
Questo potrebbe suggerire che il virus non abbia una dipendenza con temperatura e umidità dell’aria, come nel caso dell’influenza, deponendo a favore di una non stagionalità del COVID-19. In ogni caso la mancanza di immunità della popolazione al nuovo virus aggiunge una variabile alla complessità del modello che rende i dati poco leggibili e le previsioni poco attendibili. Quale effetto è dominante in questo caso? Difficile saperlo.
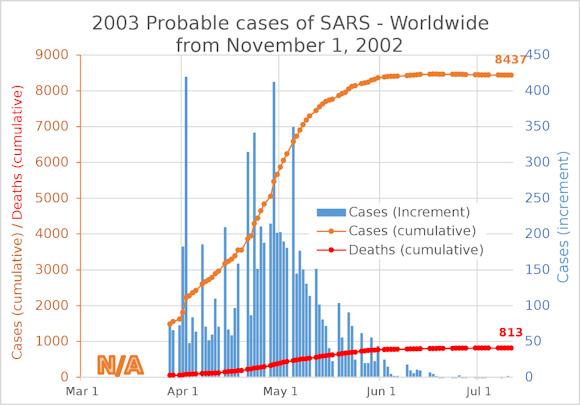
L’attuale COVID-19 fa parte di una famiglia di sette tipi di Coronavirus che infettano esseri umani, tra cui SARS-CoV and MERS-CoV che possono causare problemi respiratori acuti. L’epidemia di SARS coronavirus del 2003 (virus che ha molte similarità strutturali con il virus corrente) ha infettato il primo essere umano nella provincia di Guangdong in Cina è stata seguita e registrata con accuratezza dall’organizzazione mondiale della sanità e perciò forse è possibile trarre dai suoi numeri qualche lezione. In questo caso l’epidemia causò circa 8000 casi ed ebbe una durata relativamente breve ma nessuna conclusione può essere tratta sulla possibile stagionalità. Questo perché è stata contenuta velocemente in prossimità dei mesi estivi. Chi o cosa abbia causato la fine del contagio non è chiaro: forse il miglioramento delle condizioni igieniche, forse l’approssimarsi dell’estate.
L’epidemia di MERS coronavirus (Middle East respiratory syndrome-related coronavirus) ha infettato dal 2012 ad oggi circa 2500 pazienti con una mortalità estremamente alta del 34%. Il primo caso di questa patologia è stato registrato un Arabia Saudita e, considerato la finestra temporale più ampia, potrebbe fornire indicazioni aggiuntive sulla stagionalità di un componente della famiglia coronavirus. Una pubblicazione della University of Health Sciences, Riyadh, Saudi Arabia2 ha analizzato I dati ed è arrivato alla conclusione che l’epidemia sta seguendo un andamento chiaramente in decrescita che suggerisce che, se niente dovesse cambiare, la patologia potrebbe scomparire nel futuro prossimo. La pubblicazione ha anche analizzato la stagionalità della MERS e ha trovato una diminuzione del 14% del numero di casi in certi mesi dell’anno, insomma statisticamente insufficiente per confermare la tesi della stagionalità.
Uno studio che comunque depone a favore della possibile stagionalità del SARS Coronavirus è quello presentato da K.H. Chan nel 20113 in Advance in Virology, secondo cui questo virus sia molto più stabile e efficace a basse temperature e bassa umidità caratteristici dei mesi invernali. Sopravvivendo il virus più a lungo nell’aria e sulle superfici viene aumentata la capacità di trasmettersi ad altri soggetti. Rimane da verificare naturalmente se anche Il COVID-19 abbia caratteristiche simili anche se studi preliminari depongono a favore di questa ipotesi. L’importanza di condizioni di temperatura e umidità viene confermato anche da uno studio dell’università di Maryland4 che ha mostrato che il COVID-19 si sia diffuso con maggiore facilità in paesi e regioni del mondo la cui temperature era compresa tra 5 e 11°C e bassa umidità relativa.
Al momento, abbiamo dati e modelli che danno informazioni contrastanti e non è possibile nessuna conclusione sulla possibile stagionalità del COVID-19. Questa conclusione viene confermata anche da un recente report compilato da esperti della National Academies of Sciences, Enginering and Medicine5. Non possiamo fare affidamento su modelli numerici di trasmissione del virus che nessuno ha ancora testato.
I numeri per ora mostrano che il distanziamento sociale funziona e rimane una delle poche armi a disposizione in questo momento per ridurre il tasso di crescita della pandemia. L’effetto combinato di temperatura, umidità, esposizione UV sulla stabilità del virus però tiene viva la possibilità che si possa assistere ad una parziale attenuazione della contagiosità nei mesi estivi e dia tempo ai governi per prepararsi alla prossima onda di contagi probabile nei futuri mesi invernali.
Immagine Numero di casi di SARS (2002-2003): In arancione i casi cumulativi, in blu gli incrementi giornalieri e in rosso il numero cumulativo di morti.
1 Martinez, The calendar of epidemics: Seasonal cycles of infectious diseases. PLOS Pathogens (2018)
2 Ahmed et al, Underlying trend, seasonality, prediction, forecasting and the contribution of risk factors: an analysis of globally reported cases of Middle East Respiratory Syndrome Coronavirus. Epidemiol Infect (2018)
3 K.H. Chan et al, The Effects of Temperature and Relative Humidity on the Viability of the SARS Coronavirus. Advances in Virology (2011)
4 Sajadi et al, Temperature, Humidity and Latitude Analysis to Predict Potential Spread and Seasonality for COVID-19. SSRN (2020)
5 Rapid Expert Consultation on SARS-CoV-2 Survival in Relation to Temperature and Humidity and Potential for Seasonality for the COVID-19 Pandemic. National Academies of Sciences, Engineering, and Medicine (April 7, 2020)